Trước đây giấc ngủ được cho là một phần thụ động của cơ thể, các hoạt động trong cuộc sống hàng ngày không được diễn ra. Tuy nhiên khoa học hiện đại đã chứng minh, trong khi ngủ, não bộ của chúng ta hoạt động rất tích cực. Chất lượng giấc ngủ ảnh hưởng trực tiếp tới sức khỏe thể chất, tinh thần và các hoạt động hàng ngày của con người. Chính vì vậy, rối loạn giấc ngủ là một trong những vấn đề cần được quan tâm đúng mức, đặc biệt ở người cao tuổi.
Nội dung bài viết
Sinh lý giấc ngủ
Ngủ là gì?
Ngủ là một hoạt động của cơ thể.
Các chất dẫn truyền thần kinh kiểm soát cơ thể ngủ hay đang thức bằng cách tác động lên các nhóm tế bào thần kinh khác nhau trong não. Các tế bào thần kinh trong thân não sản xuất chất dẫn truyền thần kinh như serotonin và norepinephrine, giúp giữ cho một số bộ phận của não hoạt động trong khi thức. Các tế bào thần kinh khác ở đáy não bắt đầu phát tín hiệu khi cơ thể chìm vào giấc ngủ.
Các nghiên cứu cũng cho thấy adenosine là một chất hóa học tích tụ trong máu khi chúng ta thức và gây tác dụng buồn ngủ. Nhưng chất này cũng dần bị phá vỡ trong quá trình ngủ.
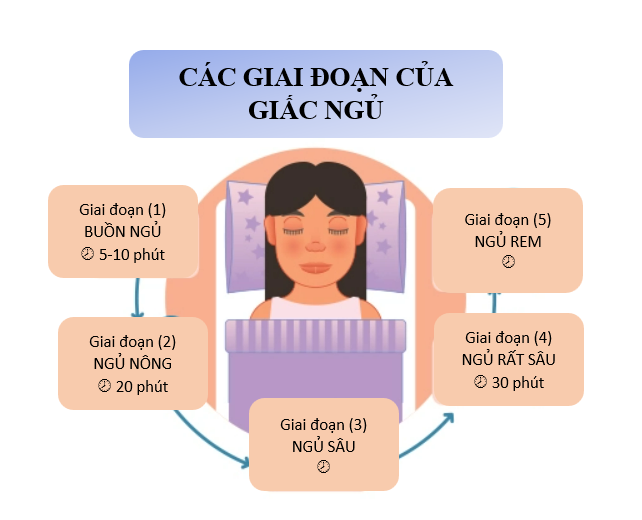
Các giai đoạn của giấc ngủ
Chu kỳ ngủ – thức kéo dài 24 giờ của con người được điều chỉnh chặt chẽ bởi đồng hồ sinh học chính nằm ở vùng dưới đồi; đồng hồ này được đồng bộ hóa bởi các yếu tố bên ngoài như ánh sáng và thức ăn. Chúng ta đều thấy nếu sau một ngày mất ngủ, cơ thể sẽ cần phải ngủ nhiều hơn để bù đắp lại (áp suất ngủ cân bằng nội môi – homeostatic sleep pressure). Do đó, hệ thống nội môi thúc đẩy thời lượng ngủ cơ thể cần, trong khi hệ thống sinh học tối ưu thời gian tốt nhất để ngủ.
Mức độ melatonin trong tuyến tùng – hormone điều hòa chu kỳ thức – ngủ của cơ thể – thấp vào ban ngày, tăng dần khi trời tối (9‐10 giờ tối) và đạt mức cao nhất khi trời tối nhất (3‐5 giờ sáng).
Một chu kỳ giấc ngủ gồm 4 giai đoạn và giai đoạn ngủ REM (Rapid eye movement – chuyển động mắt nhanh). Các giai đoạn của giấc ngủ tiến triển theo chu kỳ từ giai đoạn 1 đến giai đoạn REM, sau đó chu kỳ bắt đầu lại từ giai đoạn 1.
Trẻ em và người trưởng thành dành gần 50% tổng thời gian ngủ ở giai đoạn 2, khoảng 20% trong giai đoạn REM, và 30% còn lại trong các giai đoạn khác. Ngược lại, trẻ sơ sinh dành khoảng một nửa thời gian ngủ trong giấc ngủ REM.
Giấc ngủ ở người cao tuổi
Ở người cao tuổi, áp lực nội môi trong giấc ngủ giảm làm giảm thời lượng giấc ngủ sâu (giai đoạn 3). Ngoài ra, tín hiệu sinh học giảm ở người cao tuổi dẫn đến nhiệt độ cơ thể giảm, thời gian ngủ và thức dậy sớm hơn.
Trong nghiên cứu đa hình đã thực hiện, bốn thay đổi nhất quán liên quan đến lão hóa ở người cao tuổi được quan sát thấy, bao gồm: tổng thời gian ngủ giảm, hiệu quả giấc ngủ và giấc ngủ sâu giảm; tăng thức giấc sau khi bắt đầu ngủ.
Rối loạn giấc ngủ ở người cao tuổi
Khoảng 50% là những người trên 55 tuổi gặp khó khăn khi bắt đầu ngủ hay duy trì một đêm ngon giấc. Những thay đổi này được cho có liên quan đến tuổi trong cấu trúc giấc ngủ và nhịp sinh học cơ thể.
Những nghiên cứu về giấc ngủ được thực hiện trên các nhóm người cao tuổi (49 -69 -99 tuổi) cho thấy ở cả nam và nữ, tuổi càng cao thì thời gian ngủ ngắn hơn, giảm hiệu quả giấc ngủ và dễ bị thức giấc. Ở nam giới cao tuổi thường gặp tình trạng kéo dài giai đoạn ngủ nông, trong khi nữ giới lớn tuổi gặp nhiều khó khăn hơn khi đi vào giấc ngủ và thường thức giấc nhiều lần vào ban đêm.
Việc ngủ ít (dưới 5 giờ mỗi đêm) có liên quan đến sự gia tăng tỷ lệ té ngã ở người cao tuổi. Hoặc các báo cáo ghi nhận những người cao tuổi mất ngủ dai dẳng có nguy cơ mắc bệnh trầm cảm cao hơn.
Dù giấc ngủ ngày càng trở nên rời rạc theo tuổi tác, nhưng người cao tuổi lại ít phàn nàn về các vấn đề về giấc ngủ hơn người trẻ tuổi; điều này có thể do người lớn tuổi có xu hướng thích nghi tình trạng thiếu ngủ tốt hơn. Nhưng điều đó cũng không phủ định được việc suy giảm giấc ngủ ảnh hưởng trực tiếp đến chất lượng cuộc sống của người già.

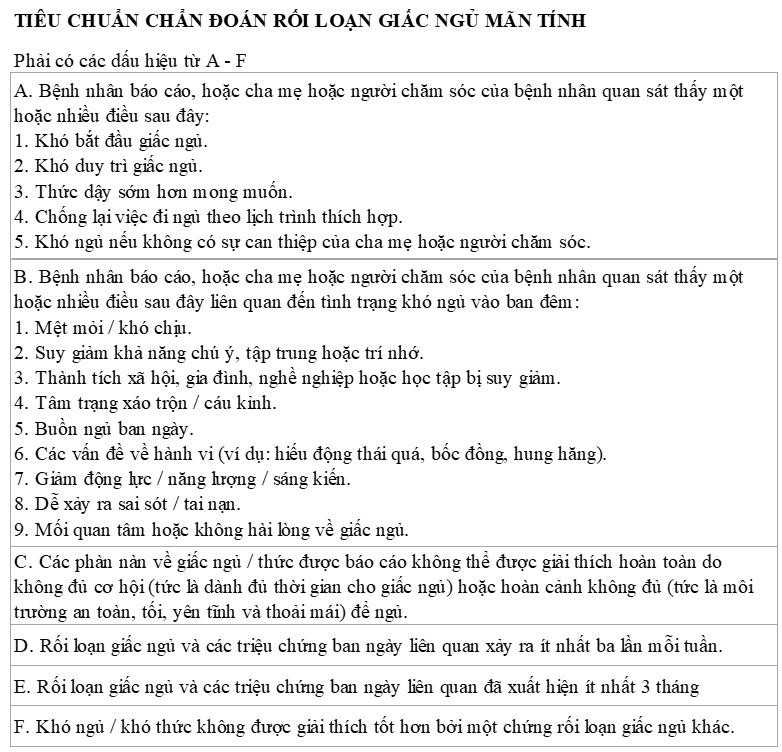
Tiêu chuẩn chẩn đoán rối loạn giấc ngủ
Mất ngủ là một vấn đề chủ quan về giấc ngủ, thường được định nghĩa là tình trạng khó khăn khi bắt đầu giấc ngủ, ngủ không đủ thời lượng hoặc chất lượng mặc dù có đủ cơ hội và tình huống để ngủ.
Theo phân loại Quốc tế về rối loạn giấc ngủ (ICSD – International Classification of Sleep Disorders), mất ngủ nguyên phát bao gồm nhiều dạng khác nhau như mất ngủ tâm lý, mất ngủ vô căn; mất ngủ thứ phát bao gồm mất ngủ do tình trạng bệnh lý và rối loạn tâm thần như trầm cảm, đau hoặc rối loạn lo âu. Tuy nhiên một số dấu hiệu của hai dạng mất ngủ này có thể giống nhau.
Trong phiên bản ICSD 03 mới nhất, bất kể mất ngủ nguyên phát hay thứ phát, do bất cứ nguyên nhân gì nhưng nếu tình trạng thiếu ngủ diễn ra ít nhất ba đêm mỗi tuần trong ít nhất 3 tháng đều được coi là “rối loạn mất ngủ mãn tính”.
Yếu tố gây rối loạn giấc ngủ thường gặp ở người cao tuổi
Một số trường hợp rối loạn giấc ngủ nguyên phát không rõ nguyên nhân. Nhiều trường hợp do các yếu tố khác nhau gây ra.
Các vấn đề sức khỏe
- Bệnh Parkinson: Theo các số liệu thống kê, 40% bệnh nhân parkinson mắc chứng tắc nghẽn thở khi ngủ
- Bệnh Alzheimer: Gây buồn ngủ vào ban ngày và khó ngủ vào ban đêm
- Những vấn đề đau mãn tính, ví dụ như viêm khớp
- Những vấn đề về thân kình như tai biến mạch máu não, đa xơ cứng
- Các tình trạng về tiêu hóa: Bệnh trào ngược dạ dày thực quản (GERD) và hội chứng ruột kích thích (IBS)
- Tình trạng về phổi hoặc hô hấp, ví dụ bệnh phổi tắc nghẽn mãn tính (COPD) và bệnh hen suyễn. Những tình trạng này có thể làm tăng nguy cơ ngưng thở khi ngủ do tắc nghẽn.
- Kiểm soát bàng quang kém.
Do thuốc sử dụng gây gián đoạn giấc ngủ
- Thuốc lợi tiểu, hạ áp ở bệnh nhân cao huyết áp
- Thuốc kháng cholinergic dạng hít cho bệnh nhân có bệnh phổi tắc nghẽn mãn tính (COPD)
- Thuốc corticosteroid đường uống (ví dụ: prednisone) cho bệnh nhân viêm khớp dạng thấp và bệnh lupus ban đỏ
- Thuốc chống trầm cảm và thuốc giảm lo âu
- Thuốc chống dị ứng
- Thuốc levodopa điều trị bệnh parkinson
- Thuốc donepezil (biệt dược Aricept) cho bệnh Alzheimer
Rượu, cafe-in, hút thuốc lá góp phần gây rối loạn giấc ngủ
- Cafe-in gây giảm thời gian ngủ bằng cách gây ra sự chậm trễ nhịp sinh học của cơ thể
- Rượu có thể làm tăng nguy cơ ngừng thở khi ngủ
- Nicotine trong thuốc lá gây rối loạn nhịp sinh học, tăng buồn ngủ ban ngày, giảm thời gian ngủ bao gồm cả giấc ngủ REM
Các liệu pháp điều trị rối loạn giấc ngủ

Với người cao tuổi, nên bắt đầu điều trị bằng các liệu pháp nhận thức – hành vi (CBT – Cognitive Behavioral Therapy) mà không dùng thuốc, bởi bản thân người già thường hay phải dùng nhiều loại thuốc.
Liệu pháp nhận thức – hành vi thường phải thực hiện kéo dài, 6 tuần hoặc lâu hơn. Bao gồm:
- Giáo dục giấc ngủ
- Kiểm soát kích thích
- Hạn chế thời gian nằm trằn trọc trên giường
Các nghiên cứu cho thấy liệu pháp nhận thức – hành vi có tác dụng tốt, giúp cải thiện cả chất lượng và số lượng giấc ngủ.
Rèn luyện thói quen ngủ tốt:
- Đi ngủ và thức dậy vào cùng một thời điểm mỗi ngày
- Chỉ sử dụng giường để ngủ, không để làm việc
- Thực hiện các hoạt động thư giãn, yên tĩnh như đọc sách, tắm nước ấm… trước khi ngủ
- Giảm ánh sáng khi ngủ
- Giữ phòng ngủ sạch sẽ, thoáng đãng, thoải mái
- Hạn chế uống chất lỏng trước khi đi ngủ
- Kết thúc bữa ăn trước giờ đi ngủ khoảng 3-4 tiếng
- Tập thể dục thường xuyên nhưng không tập trước khi đi ngủ
- Ngủ trưa vừa phải hoặc không ngủ trưa
Nếu trong vòng 20 phút không đi vào giấc ngủ được, người cao tuổi nên ra khỏi giường, đi lại nhẹ nhàng thư giãn. Không nên cố nằm vì cưỡng ép giấc ngủ sẽ khiến khó ngủ trầm trọng hơn.
Can thiệp bằng thuốc
Một số trường hợp sử dụng các liệu phát nhận thức – hành vi không đạt hiệu quả, bác sĩ có thể chỉ định dùng thuốc. Thuốc sẽ có hiệu quả nhanh chóng nhưng không nên lạm dụng vì những tác dụng phụ có thể gặp phải.
Melatonin – Như đã nói ở phần đầu bài viết, melatonin là hormone được cơ thể sản xuất để điều tiết giấc ngủ. Melatonin có thể mua mà không cần bác sĩ kê đơn. Tuy nhiên, melatonin phù hợp với những trường hợp rối loạn mất ngủ cấp tính vì lý do nào đó hơn là các trường hợp mãn tính.
Rotunda – Là thuốc cần kê đơn của bác sĩ. Thuốc chứa hoạt chất rotudin là một alkaloid chiết xuất từ cây bình vôi. Rotundin có công dụng gây ngủ, an thần, hạ huyết áp, giãn cơ trơn, điều hòa nhịp tim… Ngoài ra, Rotundin còn có công dụng giảm đau chống co thắt cơ trơn như co thắt tử cung, co thắt đường ruột… Thuốc cho tác dụng ngay cả ở liều thấp, khả năng dung nạp cao, ít gây ra tai biến và tác dụng phụ.
Một số loại thuốc chống trầm cảm, giảm lo lắng cũng được chỉ định điều trị rối loạn giấc ngủ. Tuy nhiên người bệnh cần có chỉ định của bác sĩ trong từng trường hợp cụ thể.
Thuốc ngủ có thể hiệu quả khi sử dụng ngắn hạn giúp cải thiện chu kỳ giấc ngủ. Tuy nhiên, ở người cao tuổi, sử dụng thuốc ngủ có thể gây trạng thái lơ mơ làm tăng nguy cơ té ngã hoặc các hoạt động yêu cầu sự tỉnh táo. Ngoài ra, lạm dụng thuốc ngủ có thể gây lệ thuộc thuốc khi sử dụng lâu dài.
Khi sử dụng thuốc ngủ kéo dài, người cao tuổi có thể gặp tình trạng đau đầu, buồn nôn, chóng mặt, mệt mỏi và buồn ngủ. Không nên sử dụng các chất kích thích uống cùng thuốc ngủ.
Tóm lược
Ở người lớn tuổi, rối loạn giấc ngủ liên tục có thể dẫn đến những vấn đề trầm trọng hơn như trầm cảm, nguy cơ té ngã. Nếu chất lượng giấc ngủ là vấn đề chính, các liệu pháp nhận thức – hành vi có thể hiệu quả hơn, đặc biệt đối với chứng mất ngủ. Có nghĩa chúng ta sẽ hỗ trợ để người cao tuổi phát triển thói quen ngủ tốt thông qua giáo dục giấc ngủ, kiểm soát kích thích và hạn chế thời gian trên giường.
Nếu các liệu pháp nhận thức – hành vi không hiệu quả, hãy để các bác sĩ thăm khám và chỉ định đơn thuốc thích hợp hoặc các phương pháp điều trị khác. Không nên tự ý mua thuốc, tự ý sử dụng thuốc lâu dài mà không có sự thăm khám, tư vấn và theo dõi của bác sĩ.
Tham khảo:
Đọc thêm các bài viết chăm sóc sức khỏe gia đình khác tại đây.
Nếu bạn có bất cứ điều gì về sức khỏe muốn chia sẻ hay các câu hỏi về thuốc, hãy để lại comment hoặc nhắn tin theo địa chỉ email: nguyenvunguyetminh@gmail.com . Tôi luôn sẵn sàng lắng nghe và hỗ trợ bạn vì một cộng đồng sử dụng thuốc an toàn.